Il 13
dicembre 2018 la Conferenza Stato-Regioni ha espresso intesa sul Decreto
Interministeriale recante il “Nuovo Sistema di Garanzia dei LEA”, che verrà
applicato a partire dal 2020. Come è stato evidenziato da QS, con il nuovo
sistema di valutazione solo 9 Regioni su 21 otterrebbero la sufficienza, mentre
con la Griglia LEA erano 16. Un sistema più rigoroso, quindi, meno esposto all’effetto
di “appiattimento” mostrato dalla Griglia LEA e più sensibile alle differenze
tra assistenza distrettuale, ospedaliera e prevenzione, grazie ad un ventaglio
di indicatori significativamente più ampio.
Quali sono le novità per la Salute Mentale e
come si comportano le Regioni attraverso la lente del Nuovo Sistema?
Il cambiamento più rilevante è il passaggio da un solo indicatore della Griglia
LEA (numero di assistiti presso i Dipartimenti di salute mentale per 1.000
residenti), del quale avevamo già segnalato i difetti (a nostro avviso poco
informativo e per di più valorizzato in modo discutibile), ai quattro riportati
in tabella.

Gli
indicatori proposti costituiscono un innegabile passo avanti per la valutazione
della performance dei sistemi regionali di Salute Mentale, anche se con le
limitazioni che proveremo a discutere.
La SIEP, Società Italiana di Epidemiologia
Psichiatrica, li ha utilizzati per verificare il posizionamento
delle singole Regioni sulla base dei dati 2016 pubblicati nel Rapporto Salute
Mentale. La performance è stata considerata sufficiente (0) se i valori
regionali erano compresi tra il primo e il terzo quartile della distribuzione
nazionale; più che sufficiente (+3), se i valori erano inferiori o uguali al
primo quartile; insufficiente (-3), se i valori erano superiori o uguali al
terzo quartile. La simulazione è stata condotta sui primi tre indicatori,
relativi alla popolazione adulta


Il quadro che emerge non è incoraggiante: solo 2 Regioni, Friuli Venezia Giulia e Basilicata ottengono i pieni voti, seguite dalla Toscana, e poi da Campania, Molise, Lazio, Marche, Umbria e P.A. Bolzano; mostrano una performance appena sufficiente anche Lombardia, Veneto e Abruzzo; all’estremo opposto, non raggiungono la sufficienza Valle d’Aosta, Emilia-Romagna, Liguria, Piemonte, P.A. Trento, Puglia, Calabria, Sicilia e Sardegna, con Emilia-Romagna e Valle d’Aosta insufficienti a tutti e tre gli indicatori e la Liguria a due su tre.
Come è
facile rilevare, tuttavia, i tre indicatori per la Salute Mentale adulti
presenti nel Nuovo Sistema di Garanzia dei LEA riguardano tutti l’attività
ospedaliera, che
viene considerata “indicatore indiretto dell’efficacia degli interventi di
presa in carico territoriale dei pazienti con patologie psichiatriche”. È
noto che non sempre questo è vero. Un alto tasso di ospedalizzazione è
innanzitutto correlato alla disponibilità di posti-letto: l’offerta determina
la domanda.
L’impiego intensivo del polo ospedaliero, inoltre, potrebbe essere dovuto ad
una scarsa presenza di residenzialità sanitaria e sociosanitaria, con uso
inappropriato dei posti letto per acuti anche in condizioni prognostiche a
medio-lungo termine. Al contrario, bassi tassi di ospedalizzazione potrebbero
indicare fenomeni di abbandono o di trans-istituzionalizzazione residenziale
ampiamente descritti in letteratura. Per chiarire se un uso limitato di posti
letto per acuti è il risultato virtuoso di una programmazione orientata a
rafforzare le risorse territoriali, piuttosto un che comportamento
opportunistico volto a ridurre opzioni assistenziali nell’area della salute
mentale, è necessario disporre, contemporaneamente, di informazioni relative
alla performance “diretta” dei servizi di salute mentale territoriali.
Per questi motivi, ed in considerazione della fase ancora sperimentale di
applicazione dei citati indicatori, nonché della “possibilità di modifiche
prima dell’avvio definitivo del nuovo sistema” (Intesa con le Regioni del
13.12.18), è stata effettuata una seconda simulazione su
alcune misure integrative, anch’esse disponibili nei flussi
correnti del Sistema Informativo Salute Mentale.
Si tratta in particolare:
a) del tasso di incidenza trattata, ossia dei nuovi casi che il sistema di cura
accoglie;
b) nel numero medio di prestazioni che ciascun utente riceve nel corso
dell’anno;
c) della continuità assistenziale, ossia della proporzione di persone dimesse
da un ricovero ospedaliero / residenziale, che vengono visitate presso il CSM
entro 14 giorni.
A differenza di quelli attualmente presenti nel Nuovo Sistema di Garanzia,
questi indicatori sono in grado di cogliere “direttamente” alcuni aspetti
fondamentali della visibilità, produttività ed organizzazione territoriale dei
Dipartimenti di Salute Mentale.
Il grado di performance che le Regioni mostrano ai tre indicatori proposti è
sintetizzato in tabella.

Pur permanendo alcune rilevanti criticità – tra tutte quella di alcune Regioni che ancora non conferiscono con completezza i dati richiesti – la situazione che emerge appare più adeguata a descrivere un sistema a forte valenza territoriale, come quello italiano, di quanto sia possibile sulla base dei soli indicatori di attività ospedaliera.
La Regione meglio performante è in questo caso l’Emilia-Romagna,
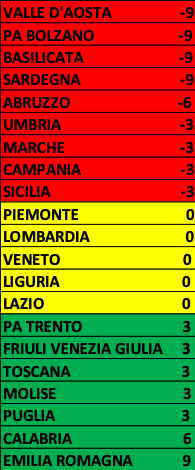
seguita – non senza una certa sorpresa, se si considera la situazione generale che ha condotto al recente commissariamento – dalla Calabria, e poi da Puglia, Molise, Toscana, Friuli Venezia Giulia e P.A. Trento; risultano appena sufficienti Piemonte, Lombardia, Veneto, Liguria e Lazio; non raggiungono la sufficienza Valle d’Aosta, P.A. Bolzano, Basilicata, Sardegna (insufficienti a tutti e tre gli indicatori); Abruzzo (insufficiente a due indicatori su tre); insufficienti anche Umbria, Marche, Campania e Sicilia.
Aver preso in considerazione misure dirette dell’attività
territoriale modifica dunque il quadro complessivo, e per alcune
Regioni in modo radicale: emblematico è il caso dell’Emilia-Romagna, che passa
dalla peggiore performance alla migliore in assoluto, o quello della
Basilicata, che mostra un percorso esattamente inverso. Come orientarsi,
dunque, tra dati così diversi e come fare in modo che si trasformino in
informazioni e conoscenze, funzionali al miglioramento della qualità
dell’assistenza (nel nostro caso di quella per la salute mentale)?
Il percorso di miglioramento continuativo dell’erogazione dei LEA che i
risultati del monitoraggio dovrebbero innescare non può esercitarsi senza
disporre delle informazioni essenziali che descrivono l’organizzazione ed il
funzionamento di un sistema di cura nelle sue componenti fondamentali. Nel caso
della salute mentale, dalla Legge 180 in poi, nel nostro Paese queste
informazioni non riguardano tanto l’ospedale, i posti letto, ma quello che si
fa (o – purtroppo – ancora non si fa) sul territorio, nei distretti sanitari,
al domicilio delle persone.
Considerare solo i dati relativi all’assistenza ospedaliera può certamente
attivare processi di efficientamento della stessa, ma per evitare che questo si
trasformi in una riduzione dei livelli generali di assistenza occorre
verificare se parallelamente è stata incrementata la funzione di cura sul
territorio.
Siamo consapevoli che gli indicatori proposti non colgano tutta la ricchezza
che un sistema – ben funzionante – di cura per la salute mentale è in grado di
esprimere; essi tuttavia ne costituiscono un proxy, una misura indiretta,
indispensabile per avviare una effettiva azione di garanzia.
Fonte: quotidianosanita.i
https://www.quotidianosanita.it/studi-e-analisi/articolo.php?articolo_id=73421
